Colitis ulcerosa (CU) ist eine chronisch-entzündliche Darmerkrankung (CED), die oft schleichend beginnt und in Schüben verläuft.Dignass A et al. Updated German guidline on diagnosis and treatment of ulcerative colitis 2011. Z Gastroenterol. 2011;49:1276-12341.
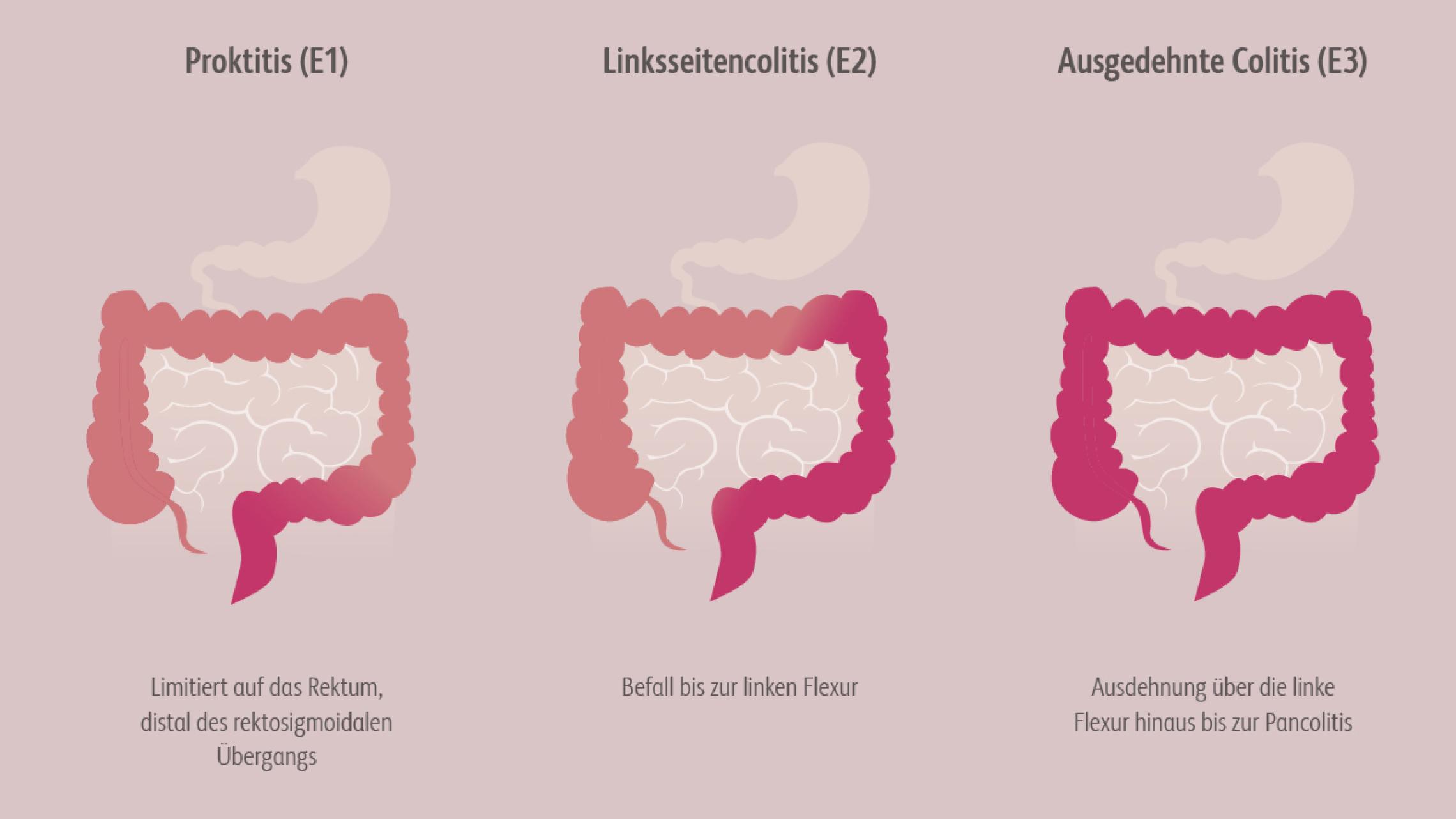
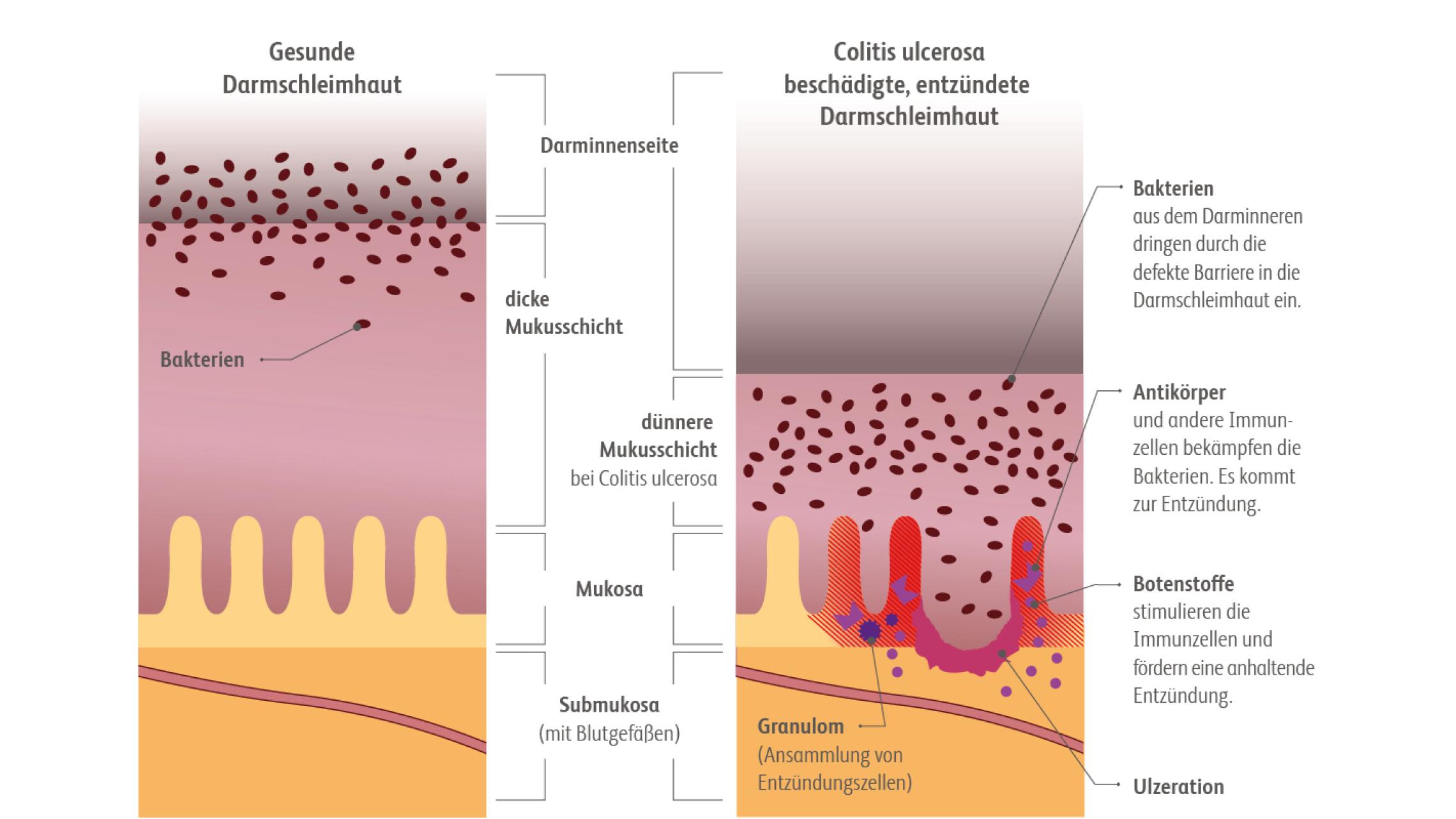
Die Entzündung findet in der Mukosa des Dickdarms statt, wobei der gesamte Dickdarm oder nur Abschnitte betroffen sein können.Seyedian S et al. A review of the diagnosis, prevention, and treatment methods of inflammatory bowel disease. J Med Life. 2019;12:113-122. Typische Symptome sind blutige, schleimige Diarrhöen, die oft von Bauchschmerzen begleitet werden, imperativer Stuhldrang und Tenesmen. Ferner kann sich eine Colitis ulcerosa durch extraintestinale Manifestationen (EIM) äußern, z. B. muskuloskelettal, dermatologisch, okulär oder hepatobiliär.Kucharzik T et al. Aktualisierte S3-Leitlinie Colitis ulcerosa der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGSV). Z Gastroenterol. 2020;58:241-326. Thieme Verlag, 2020. Baumgart DC. Diagnostik und Therapie von Morbus Crohn und Colitis ulcerosa. Dtsch Ärztebl Int. 2009;106:123-133. Rubin DT et al. ACG clinical guideline: ulcerative colitis in adults. Am J Gastroenterol. 2019;114:384-413.Die Therapie der Colitis ulcerosa soll die Beschwerden lindern und die Lebensqualität der Betroffenen aufrechterhalten bzw. verbessern.
Colitis ulcerosa kommt bei Frauen und Männern gleich häufig vor. Sie kann in jedem Alter auftreten. Erste Symptome zeigen sich jedoch häufig bereits im Alter von 16 bis 35 Jahren, bei 15–25 % der Patient:innen bereits vor dem 20. Lebensjahr.Dignass A et al. Updated German guidline on diagnosis and treatment of ulcerative colitis 2011. Z Gastroenterol. 2011;49:1276-12341. In Deutschland leiden über 150.000 Menschen an Colitis ulcerosa.Kucharzik T et al. Colitis ulcerosa – Diagnostische und therapeutische Algorithmen. Dtsch Ärztebl Int. 2020;117:564-573.