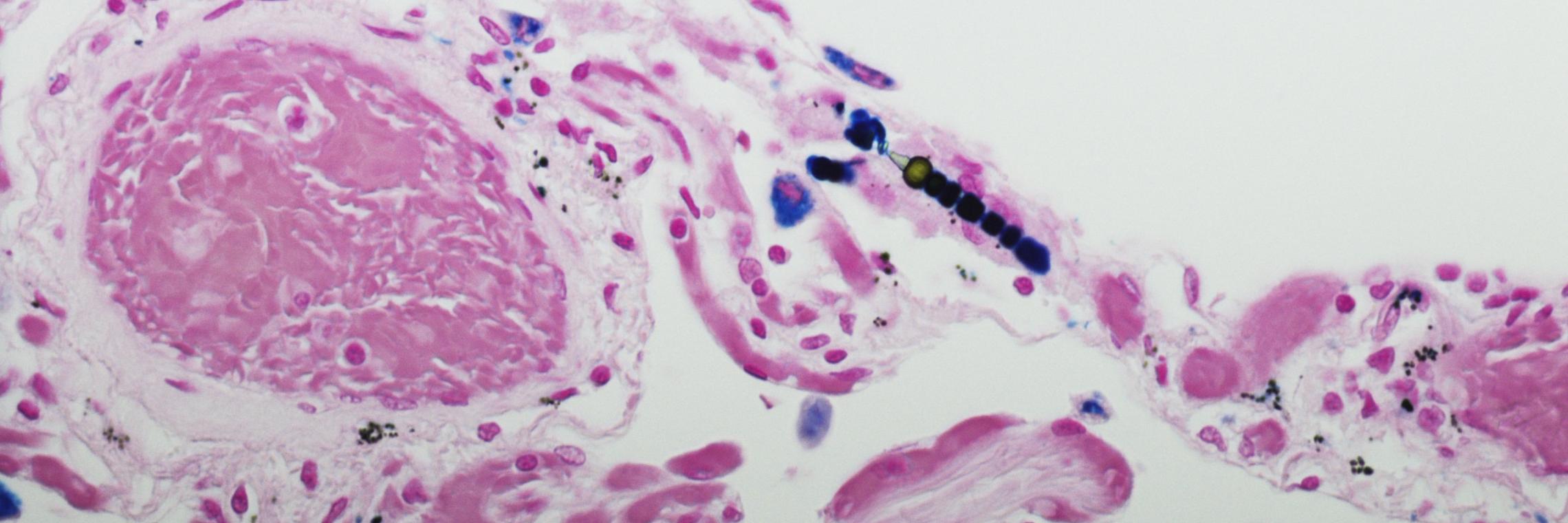
Mesotheliome sind insgesamt seltene, aber an Häufigkeit zunehmende Tumorerkrankungen des Mesothels. Die mit großem Abstand häufigste Form ist das Pleuramesotheliom, dessen Pathogenese eng mit der Asbestexposition der betroffenen Patient:innen verknüpft ist. Darüber hinaus treten Mesotheliome mit absteigender Häufigkeit im Bereich des Herzbeutels, des Peritoneums und der Tunica vaginalis testis in nennenswerter Zahl auf. Zur Therapie des Pleuramesothelioms wird neben zytoreduktiven Verfahren derzeit insbesondere eine systemische, platinhaltige Kombinationschemotherapie eingesetzt. Die Prognose der Patient:innen ist jedoch ungünstig.Scherpereel A, Opitz I, Berghmans T et al. ERS/ESTS/EACTS/ESTRO guidelines for the management of malignant pleural mesothelioma. Eur Respir J 2020; 55.







.jpg)


